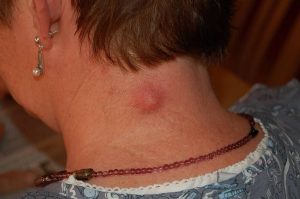
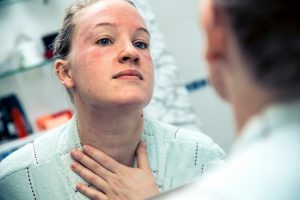
بیماری پمفیگوس ولگاریس، یک بیماری خود ایمنی نادر است که به صورت تاول ها و زخم های دردناک، روی پوست و غشاهای مخاطی (معمولاً داخل دهان) ظاهر می شود. 70% موارد پمفیگوس در سراسر دنیا را، پمفیگوس ولگاریس تشکیل می دهد، اما این شرایط در نیوزلند بسیار نادر است و به ازای هر یک میلیون جمعیت، 1 نفر به این بیماری مبتلا می شوند. دو زیر شاخه ی اصلی پمفیگوس، پمفیگوسفولیکوس و پمفیگوس پارانئوپلاستیک هستند.
چه افرادی ممکن است به بیماری پمفیگوس ولگاریس مبتلا شوند؟
پمفیگوس ولگاریس می تواند تمام گروه های سنی، نژادی و جنسیتی را درگیر کند. این بیماری اغلب اوقات بین سنین 30 و 60 سالگی ظاهر می شود و احتمالاً به دلایل ژنتیکی، در بین یهودی ها و هندی ها نسبت به نژاد های دیگر شایع تر است.
پمفیگوس ناشی از مصرف دارو، نیز وجود دارد و اغلب اوقات بر اثر مصرف پنی سیلامین، مهارکننده های آنزیم مبدل آنژیوتانسین، مسدود کننده های گیرنده ی آنژیوتانسین و سفالوسپورین رخ می دهد. پفیگوس گاهی اوقات بر اثر سرطان، (پمفیگوس پارانئوپلاستیک)، عفونت یا ضربه ایجاد می شود.
چه چیزی موجب پمفیگوس ولگاریس می شود؟
بیماری پمفیگوس ولگاریس، یک بیماری خود ایمنی نادر است. کراتینوسیت ها، با اتصالات محکمی به نام دسموزوم به هم وصل می شوند. در پمفیگوس ولگاریس، اتوآنتی بادی های ایمونوگلوبولین جی (IgG) به پروتئینی به نام دسموگلین 3 (در دسموزوم های کراتینوسیت های نزدیک به اپیدرمیس) متصل می شوند.
در نتیجه، کراتینوسیت ها از یکدیگر جدا می شوند و با مایع (تاول) جایگزین می شوند. تقریباً 50 درصد از بیماران مبتلا به پمفیگوس ولگاریس، دارای آنتی بادی های anti-dsg1 نیز هستند.
علائم بالینی بیماری پمفیگوس ولگاریس چه مواردی هستند؟
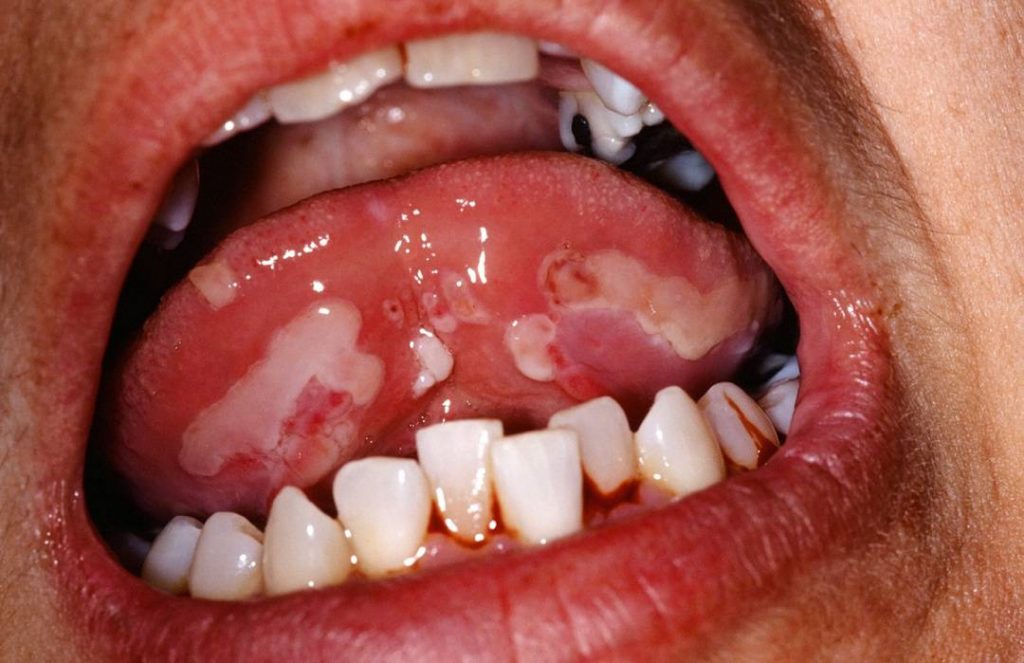
اکثر بیماران مبتلا به پمفیگوس ولگاریس، در ابتدا دچار ضایعاتی روی غشا های مخاطی بدن خود مانند دهان و ناحیه تناسلی می شوند. تاول ها معمولاً پس از چند هفته یا چند ماه روی پوست ظاهر می شوند، گرچه در اکثر موارد،
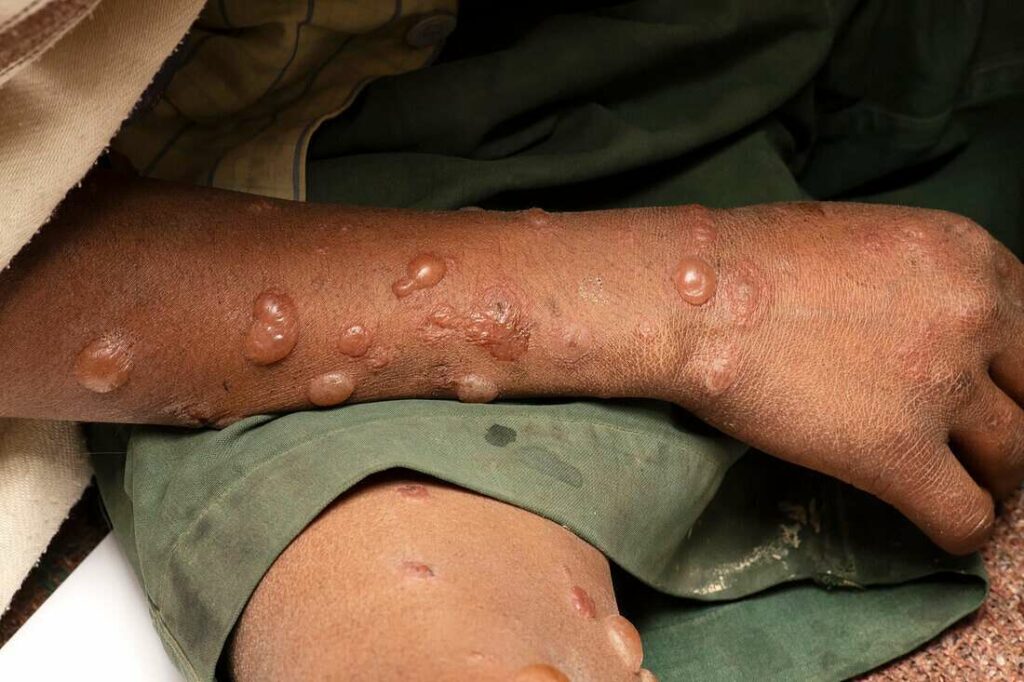
ضایعات مخاطی ممکن است تنها علامت ظاهری این بیماری باشند. ضایعات پوستی به صورت تاول های شُل با دیواره نازک هستند که با مایع شفافی پر شده اند و به راحتی پاره می شوند. این تاول ها ممکن است موجب خارش و زخم های دردناک شوند.
زخم ها در لایه های پوستی، ممکن است تبدیل به ضایعات گل کلمی شوند که دانه ای و پوسته پوسته هستند (pemphigus vegetans). پوست اطراف ناخن ها ممکن است دردناک، قرمز و متورم شود. داخل دهان نیز معمولاً درگیر پمفیگوس ولگاریس می شود. درگیری حلق و حنجره می تواند موجب درد به هنگام بلع غذا و خشن شدن صدا شود.
درگیری بینی نیز ممکن است موجب احتقان و خونریزی شود. مری، لابیا، واژن، رحم، آلت تناسلی، مجرای ادراری و مقعد نیز ممکن است درگیر این بیماری شوند.
مشخصات پمفیگوس مخاطی دهانی عبارتند از:
- ضایعات دهانی در 50-70 % بیماران.
- تاول ها و زخم های سطحی.
- درگیری گسترده در دهان.
- زخم های دردناک با بهبودی آهسته
- درگیر شدن حنجره موجب خشن شدن صدا می شود.
- مشکل در خوردن و آشامیدن.

عوارض پمفیگوس ولگاریس چه مواردی هستند؟
تأخیر در درمان بیماری پمفیگوس ولگاریس، می تواند موجب زخم های بسیار وسیع و خطرناک شود. عوارض شدید احتمالی دیگری نیز ممکن است وجود داشته باشد:
- عفونت باکتریایی ثانویه
- عفونت قارچی، مخصوصاً کاندیدا
- عفونت ویروسی، مانند هرپس سیمپلکس
- کمبود های تغذیه ای به علت مشکل در غذا خوردن
- عوارض استروئید های سیتمتیک به ویژه عفونت ها و پوکی استخوان
- عوارض دارو های سرکوب کننده ی سیستم ایمنی
- تأثیرات روانی بیماری پوستی شدید و درمان های آن (اضطراب و افسردگی)
بیماری پمفیگوس ولگاریس چگونه تشخیص داده می شود؟
بافت شناسی معمولاً کراتینوسیت های گرد و جدا از هم (سلولهای آکانتولیتیک) را درست در لایه پایه ای اپیدرمیس پوست نشان می دهد. پمفیگوس با آزمایش ایمونوفلورسانس تشخیص داده می شود. در اکثر موارد، آنتی بادی های گردش خون را می توان با آزمایش خون (آزمایش ایمونوفلورسانس غیرمستقیم) شناسایی کرد.
نوسان سطح آنتی بادی ها ممکن است نشان دهنده ی اثر بخشی درمان باشد. تیترهای مخصوص آنتی بادی ضد dsg1 و dsg3 را نیز می توان در خون یا بزاق اندازه گیری کرد. پمفیگوس ولگاریس ممکن است همزمان با بیماری پفیگوسفولیکوس، پمفیگوئید سیکاترشیال و لیکن پلان تشخیص داده شود یا با آنها اشتباه گرفته شود.
درمان پفیگوس ولگاریس چیست؟
هدف اولیه درمان پمفیگوس ولگاریس، کاهش تشکیل تاول، جلوگیری از عفونت و پیشرفت بهبودی تاول ها و زخم هاست. کورتیکواستروئیدهای سیستمتیک، اصلی ترین درمان پزشکی برای کنترل بیماری هستند که معمولاً در دوز های متوسط تا بالا به شکل پردنیزون خوراکی یا متیل پردنیزون درون وریدی مصرف می شوند. با استفاده از این دارو ها، تا حد زیادی از مرگ و میرهای ناشی از پمفیگوس ولگاریس جلوگیری می شود (میزان و مرگ میر از 99% به 5 تا 15% کاهش پیدا کرده است).
کورتیکواستروئیدها، این بیماری را درمان نمی کنند اما با کاهش پیشرفت بیماری، کیفیت زندگی بیمار را بهبود می بخشند. برای کنترل پمفیگوس ولگاریس به دوزهای مشخصی نیاز است و استفاده طولانی مدت از این دارو ها می تواند عوارض جانبی جدی و خطرات زیادی را به دنبال داشته باشد.
برای کاهش مصرف دوز های استروئید، می توان از دارو های سرکوب کننده ی ایمنی دیگری استفاده کرد و بیمار به مدت چندین سال می تواند از این دارو ها برای درمان پمفیگوس ولگاریس استفاده کند. این دارو ها اغلب اوقات شامل موارد زیر می شوند:
- آزاتیوپرین
- مایکوفنولات موفتیل
- سیکلوفسفامید
- آنتی بادی های مونوکلونال ضد CD20، ریتوکسیماب

در حال حاضر، ریتوکسیماب برای درمان اولیه پمفیگوس ولگاریس توسط سازمان غذا و دارو (FDA) در آمریکا تأیید شده است. دارو های دیگری که گاهی اوقات برای درمان پفمیگوس (اغلب به صورت ترکیبی) استفاده می شوند، عبارتند از:
- داپسون
- متوترکسات
- تتراسایکلین ها
- نیکوتینامید
- پلاسمافرزیس
- ایمونوگلوبولین وریدی
- فوتوفرزیس اکستراکورپورال
در بهترین درمان نیز فعالیت خفیف این بیماری ممکن است ادامه داشته باشد. سایر ملاحظات درمانی شامل واکسیناسیون (واکسن های زنده ممنوع هستند)، پروفیلاکسی استخوان، معاینه چشم پزشکی و در صورت نیاز حمایت روانی می شوند. درمان موضعی برای بیماری پمفیگوس ولگاریس پوستی ممکن است شامل فرمول های مختلف استروئید موضعی، استروئید های داخل صفاقی، تاکرولیموس موضعی یا سیکلوسپورین موضعی می باشد.

کنترل کلی بیماری
مراقبت درست از زخم، اهمیت زیادی دارد. زیرا می تواند موجب پیشرفت بهبودی زخم ها و تاول ها شود.
- با پوست خود با ملایمت رفتار کنید تا از بروز تاول ها و زخم های جدید جلوگیری کنید.
- هنگام تعویض پانسمان، از دستکش جراحی و تکنیک های آسپتیک (شرایط استریل) استفاده کنید.
- ممکن است در زمان تعویض پانسمان به دارو های ضد درد نیاز باشد.
- پوست را ضدعفونی کنید.
- تاول های دست نخورده را تخلیه کنید، اما به پوست روی تاول دست نزنید.
- یک نرم کننده ملایم را مستقیماً روی پوست یا روی پانسمان بمالید.
- از پانسمان های غیر چسبنده (مانند گاز آغشته به وازلین یا مش سیلیکونی) استفاده کنید.
- این پانسمان ها ممکن است حاوی مواد ضد عفونی کننده نیز باشند.
- در صورت ترشح زخم ها، ممکن است به یک پانسمان جاذب روی پانسمان اولیه نیاز باشد.
- هرگونه عفونت را به دقت شناسایی و درمان کنید.

بیماران در مراحل فعال بیماری، باید فعالیت هایی را که ممکن است به پوست و غشاهای مخاطی آسیب بزنند، به حداقل برسانند. این فعالیت ها شامل ورزش های تماسی و خوردن و آشامیدن غذا هایی می شود که ممکن است زخم های داخل دهان را تحریک کند (غذا های ادویه دار، اسیدی، سفت و خشک). بهداشت دهان و مراقبت از دندانها، نیز ضروری است.
- با استفاده از یک مسواک نرم و خمیردندان بدون نعناع، دو بار در روز دندان ها را به آرامی مسواک بزنید.
- با استفاده از یک دهان شویه ضدعفونی کننده یا ضدالتهاب، دهان را بشویید.
- کاندیدیازیس دهانی را در صورت وجود درمان کنید.
چشم انداز آینده درمان این بیماری
در حال حاضر، این امید وجود دارد که درمان های آینده پمفیگوس ولگاریس، اختصاصی تر شوند و عوارض جانبی کمتری داشته باشند. گزارش شده است که آنتاگونیست های CD20 در درمان این بیماری تأثیر زیادی دارند. محققان، سلولهای T گیرنده ی آتو آنتی بادی کیمریک خاصی را برای از بین بردن سلولهای B اختصاصی دسموگلین 3 را روی موشها امتحان کرده اند. استفاده از گیرنده ی FC آنتی نئوناتال در ترکیب با ریتوکسیماب، تحت تحقیق و بررسی است.