بیماری آرتریت روماتوئید می تواند به شیوه های مختلفی روی بدن انسان تأثیر بگذارد و منجر به مشکلات مختلفی شود که از راش های پوستی گرفته تا توده های دردناک متغیرند. خوشبختانه، راه های زیادی برای درمان این شرایط نادر وجود دارد. بیماری آرتریت روماتوئید (RA)، یک مشکل التهابی یا خود ایمنی است، به طوری که سیستم ایمنی بدن دچار مشکل می شود و به اشتباه به مفاصل حمله می کند.
اما آرتریت روماتوئید مانند بسیاری از مشکلات آرتروز التهابی دیگر، یک بیماری سیستمتیک محسوب می شود. یعنی، سیستم ایمنی معیوب می تواند به دیگر قسمت های بدن از جمله پوست آسیب برساند. برخی از مشکلات پوستی، از موارد دیگر جدی تر هستند و می توانند بر اثر خود بیماری یا مصرف داروهای کنترل کننده آرتریت روماتوئید ایجاد شوند.
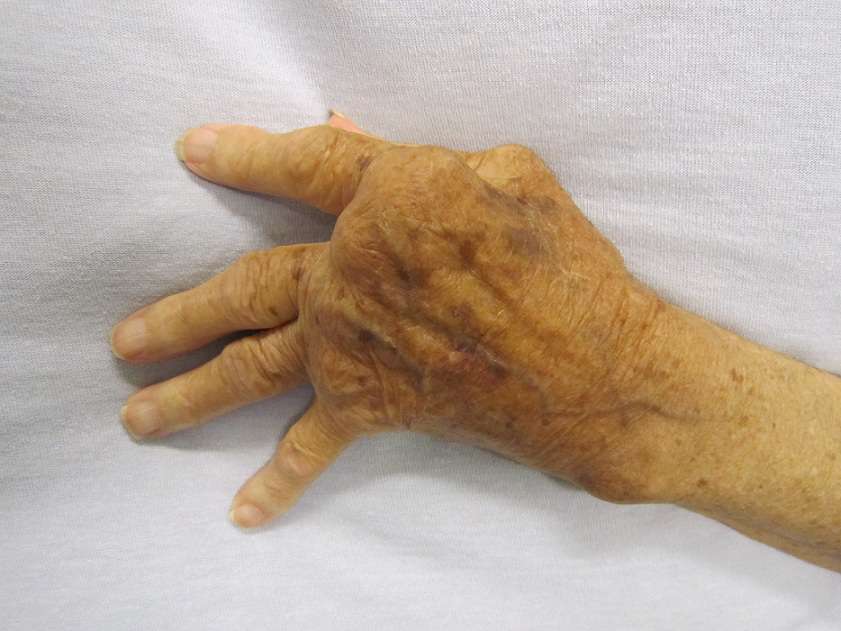
همچنین ممکن است این بیماری هیچ مشکلی در پوست شما ایجاد نکند. یک پژوهش انجام شده در سال 2015 نشان داد تنها 26 درصد از بیماران مبتلا به آرتریت روماتوئید، نوعی تغییرات پوستی را تجربه می کنند. اما با این که تعداد بسیار کمی از بیماران، مشکلات پوستی را تجربه می کنند، به موارد شدیدتری از بیماری آرتریت روماتوئید دچار می شوند.
مشکلات پوستی مربوط به بیماری آرتریت روماتوئید
در اینجا به چند مشکل پوستی شایع اشاره شده که در صورت بروز آنها باید به پزشک خود اطلاع دهید.
ندول های روماتوئیدی
ندول های روماتوئیدی، شایع ترین تغییرات پوستی در بیماران مبتلا به آرتریت روماتوئید هستند که از هر 4 بیمار، یک نفر به آن دچار می شود. ندول ها معمولاً در بیماران مبتلا به آرتریت روماتوئید سروپوزیتیو رخ می دهند، یعنی یا عامل روماتوئید دارند (RF) یا دارای آنتی بادی های Anti CCP هستند که موجب التهاب مفاصل می شوند.
علائم
ندول ها، توده هایی به رنگ گوشت هستند که درست در زیر پوست قرار دارند. آنها می توانند نرم یا سفت باشند و یا ممکن است نسبتاً بزرگ (به اندازه یک لیمو) شوند. این ندول ها بیشتر در نقاط تحت فشار از جمله انگشتان، آرنج ها و ساعد دست ها ایجاد می شوند. ندول ها همچنین می توانند روی پاها و حتی در ریه ها رشد کنند.
آیا خطرناک هستند؟
اکثر اوقات، ندول ها بدون درد و نسبتاً کوچک هستند، اما می توانند نحوه ی حرکت دادن دست ها و انگشتان را مختل کنند. در برخی موارد، این ندول ها می توانند به عصب ها آسیب برسانند. اگر ندول ها عفونت کنند، روی پوست یک زخم گرد باز تشکیل می دهند یا در صورتی که دردناک باشند، روماتولوژیست شما را برای نمونه برداری به متخصص پوست ارجاع می دهد.

درمان
اگر ندول ها کوچک باشند یا رشد آهسته ای داشته باشند، پزشک آنها را به حال خود رها می کند، اما اگر دردناک باشند، توانایی حرکت فرد را تحت تأثیر قرار دهند و یا رشد سریعی داشته باشند، روماتولوژیست ممکن است مصرف داروی متوترکسات را متوقف کند، زیرا موجب تحریک رشد ندول ها می شود. همچنین روماتولوژیست ممکن است تزریق داروهای استروئیدی به ندول و یا برداشتن آن از طریق جراحی را پیشنهاد دهد.
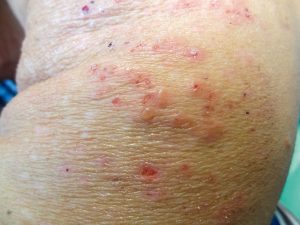
واسکولیت روماتوئیدی
زمانی که به آرتریت روماتوئید مبتلا هستید، رگ های خونی شما (به ویژه رگ های کوچک تر) نیز ممکن است ملتهب شوند. این شرایط که واسکولیت روماتوئیدی (RV) نامیده می شود، خوشبختانه بسیار نادر است و از هر 100 بیمار مبتلا به آرتریت روماتوئید، 1 نفر را درگیر می کند.
علائم
معمولاً راش های قرمز یا مایل به بنفش روی پاها ایجاد می شوند. در موارد جدی تر، شما ممکن است زخم ها یا ضایعات بنفش رنگی را روی پاها و انگشتان خود مشاهده کنید.
آیا این مشکل خطرناک است؟
واسکولیت روماتوئیدی می تواند روی دیگر قسمت های بدن مانند کلیه ها، ریه ها یا مغز تأثیر بگذارد و منجر به ضعف عضلانی، دردهای قفسه سینه یا مورمور و بی حسی در انگشتان دست و پا شود. در موارد پیشرفته تر، واسکولیت روماتوئیدی می تواند موجب عوارض خطرناکی مانند حمله قلبی یا سکته مغزی شود.
چگونه درمان می شود؟
به محض مشاهده ی هرگونه راش، خصوصاً برجستگی ها یا زخم های بنفش، به پزشک خود اطلاع دهید. او شما را به متخصص پوست ارجاع می دهد تا برای تشخیص واسکولیت روماتوئیدی، از بافت مورد نظر نمونه برداری انجام دهد. نحوه درمان این شرایط به گسترش بیماری بستگی دارد.
اگر بیماری به ناحیه کوچکی مانند انگشتان محدود باشد، پزشک به شما داروهای استروئیدی می دهد. اگر علائم شدیدتری مانند زخم های پا و دردهای قفسه سینه دارید، پزشک برای شما داروی سرکوب کننده ایمنی، متوترکسات یا تزریق وریدی ریتوکسیماب تجویز می کند.
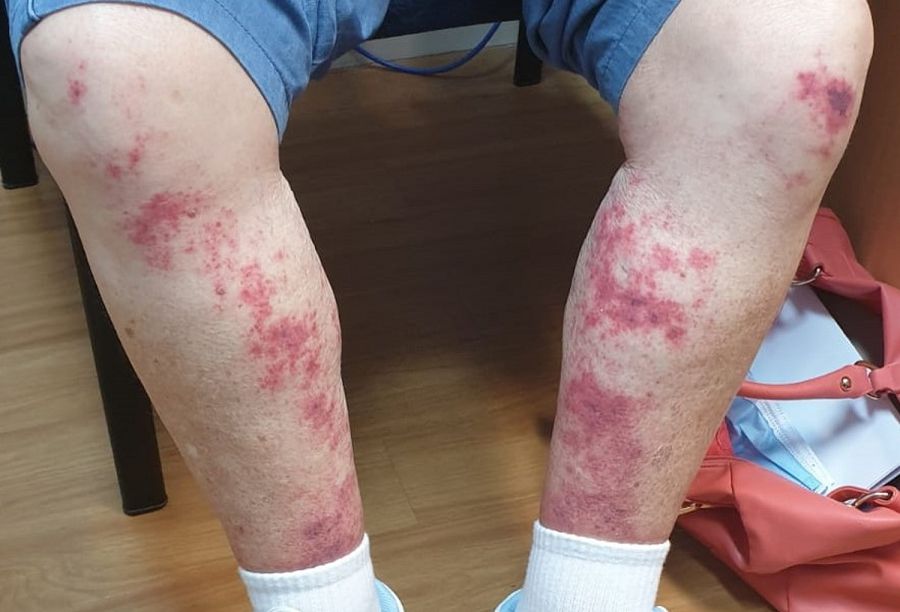
درماتوز نوتروفیلیک
درماتوز نوتروفیلیک کاملاً نادر است و در بیمارانی مشاهده می شود که به موارد بسیار شدید بیماری آرتریت روماتوئید دچار هستند. کمتر از 1 درصد بیماران دچار این نوع مشکلات پوستی می شوند و احتمال وقوع آن در زنان نسبت به مردان بیشتر است.
چندین نوع درماتوز نوتروفیلیک وجود دارد، اما وجه اشتراک آنها راش هایی است که دارای غلظت های متراکمی از گلبول های سفید به نام نوتروفیل هستند، اما هیچ نشانه ای از عفونت ندارند.
علائم
گاهی اوقات شما در پاها، قفسه سینه یا صورت خود دچار لک های برجسته ای می شوید. دیگر مواقع ممکن است زخم های ملتهب و بزرگی در قسمت پایین پای شما ایجاد شود یا راش های مقاومی داشته باشید که از بین نمی روند. این گونه زخم ها ممکن است چرکی شوند یا به شکل توده های برجسته ی بنفش رنگ باشند.
آیا این مشکل جدی است؟
درماتوزهای نوتروفیلیک گاهی خود به خود از بین می روند، اما می توانند تهاجمی نیز باشند و سایر نقاط بدن مانند چشم ها را تحت تأثیر قرار دهند. این مشکلات پوستی همچنین می توانند منجر به مرگ بافت در گوشه های این زخم های ملتهب و تهاجمی شوند.
نحوه درمان:
در ابتدا، شما نیاز به تشخیص درست دارید. هر گونه راش جدید، به ویژه موردی که مقاوم است یا به سرعت از بین نمی رود، به ارزیابی پزشک متخصص نیاز دارد. معمولاً برای تشخیص و هدایت درمان، نیاز است یک متخصص پوست، نمونه برداری انجام دهد.
درمان ممکن است شامل موارد زیر باشد:
- دوزهای بالایی از استروئیدهای خوراکی
- کرم های استروئیدی موضعی
- هیدروکسی کلروکین
مشکلات پوستی مربوط به داروها
در واقع مشکلات پوستی غیر اختصاصی ناشی از مصرف داروها برای بیماران مبتلا به آرتریت روماتوئید شایع تر هستند و در صورتی که متوجه این تغییرات شُدید، بهتر است در مورد آنها بیشتر بدانید.
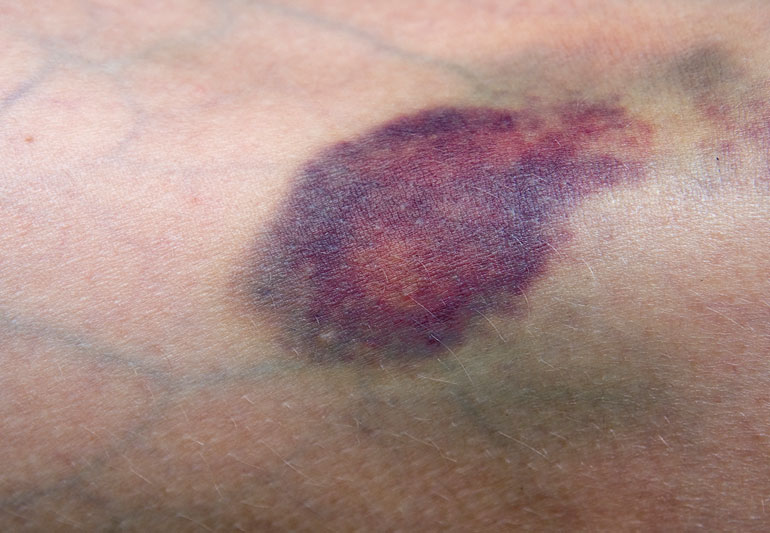
شکننده شدن و کبودی آسان پوست
بسیاری از مواقع، بیماران متوجه می شوند که پوست آنها به راحتی کبود می شود و معمولاً این شرایط مربوط به داروهایی می شود که احتمال خونریزی را افزایش می دهند و منجر به افت پلاکت ها (ترومبوسیتوپنی) می شوند.
استروئیدها می توانند رگ های خونی را ضعیف کنند، مخصوصاً اگر سن بالایی دارید یا مدت زمان زیادی است که آنها را مصرف می کنید، اما متوترکسات و برخی از عوامل بیولوژیکی نیز می توانند موجب افت پلاکت ها شوند.
علائم
پوست نازک تر می شود، راحت تر کبود می شود و بیشتر مستعد بریدگی و خراش است. همچنین پوست بسیار خشک می شود. اگر انگشتان شما ورم کنند، ممکن است متوجه شوید که پوست آن ناحیه به طور ویژه ای سفت و نازک می شود و به راحتی کبود می شود.
آیا این شرایط خطرناک است؟
اکثر اوقات این شرایط ناراحت کننده است، اما پزشک احتمالاً تعداد پلاکت های خون شما را بررسی می کند تا مطمئن شود که به میزان خطرناکی افت نکرده اند.
نحوه درمان:
پیشگیری و محافظت، بهترین کار است. برای مثال، اگر قصد دارید کارهای حیاط را انجام دهید، بهتر است دستکش بپوشید تا دچار بریدگی یا کبودی نشوید. همچنین، مرطوب کردن پوست بسیار مهم است.
حساسیت به آفتاب
این شرایط یکی دیگر از مشکلات پوستی مربوط به داروها به ویژه ماینوسایکلین و پلاکونیل است. متوترکسات نیز می تواند موجب حساسیت به آفتاب شود، اما معمولاً روی نقاطی رخ می دهد که قبلاً نیز دچار آفتاب سوختگی بد شده اند.

علائم
پوست شما در برخی از نقاط می سوزد یا تیره تر می شود و یا ممکن است دچار راش های پوستی شوید.
درمان
پیشگیری، بهترین کار است. در سایه بمانید، آستین بلند بپوشید و از کلاه آفتابی و ضدآفتاب استفاده کنید.
سرطان پوست
مهارکننده های TNF (هیومیرا) موجب حساسیت به نور نمی شوند، اما به مرور زمان احتمال ابتلا به سرطان را افزایش می دهند. اغلب اوقات بیماران مبتلا به آرتریت روماتوئید دچار کارسینوم سلول پایه و مخاطی می شوند که شایع ترین انواع سرطان پوست هستند.
علائم
کارسینوم های سلول پایه، به شکل توده های صورتی یا تیره هستند و گاهی اوقات در صورتی که بزرگ شوند، مایع ترشح می کنند. کارسینوم های سلول مخاطی شبیه به زخم هستند.
آیا این شرایط خطرناک است؟
هر دو نوع سرطان به آهستگی رشد می کنند، اما اگر درمان نشوند، می توانند در لایه های پوست و حتی استخوان رشد کنند.
چگونه درمان می شود؟
پیشگیری بهترین کار است، بنابراین اگر از مهارکننده های TNF استفاده می کنید، مراجعه به یک متخصص پوست قابل اعتماد، اهمیت بسیار زیادی دارد. اگر این داروها را مصرف می کنید، توصیه می شود که سالانه چکاپ پوست انجام دهید و در صورت بروز هرگونه ضایعات پوستی جدید به پزشک خود اطلاع دهید.
همچنین هر زمانی که متوجه راش یا برجستگی روی پوست خود می شوید، از آن عکس بگیرید تا به پزشک خود نشان دهید. زیرا اکثر مواقع به هنگام مراجعه به پزشک، این راش ها ممکن است از بین رفته باشند. پزشک با استفاده از این عکس ها می تواند تغییرات پوستی شما را در گذر زمان بررسی کند.
نکته نهایی: اگر متوجه هر گونه ناهنجاری در پوست خود شُدید، فوراً به روماتولوژیست مراجعه کنید. خبر خوب این است که اکثر بیماران مبتلا به آرتریت روماتوئید دچار مشکلاتی مانند زخم های بزرگ در پاهای خود نمی شوند، اما احتمال آن وجود دارد. بنابراین باید هوشیار باشید و اقداماتی را برای حفاظت از پوست خود انجام دهید.